ذات الرئة بالإنجليزية Pneumonia هي عبارة عن آلية التهابية حادة في النسيج الرئوي والحويصلات الرئوية الانتهائية، وقد تحدث بسبب جراثيم أو فيروسات أو فطريات (يسبب نتحة التهابية ويحدث الالتهاب بالتسلسل المعتاد).
ويجب علينا أن نفرق بين Pneumonia و وPneumonitis هو مرحلة متقدمة من الالتهاب الرئوي
هل مرض ذات الرئة خطير ؟
بناء على العديد من الدراسات والإحصائيات فإن الانتانات الرئوية ( وخصوصاً ذات الرئة عند الأطفال )كانت السبب الأول للوفيات عند الأطفال، أما بالنسبة للكهول ومضعفي المناعة فشكلت نسبة عالية من الخطورة خاصة بعد ظهور سلالات جرثومية مقاومة للمضادات الحيوية بسبب سوء استخدامها في كثير من البلدان.
وقد أدى ذلك لظهور ذات الرئة المكتسبة في المشافي الذي لم يكن معروفًا من قبل وهو يتميز بخطورته وصعوبة معالجته بسبب المقاومة الجرثومية، خاصةً عند المرضى المضعفين ومثبطي المناعة.
إذاً تُعتبر ذات الرئة أهم الأمراض الإنتانية على الإطلاق، وتصيب جميع الأعمار، وهي سبب أساسي للوفيات لوحدها أو مترافقة مع أمراض أخرى، وتتميز بإمراضية عالية ونسبة وفيات مرتفعة.
هل مرض ذات الرئة معدي ؟
مرض ذات الرئة او الالتهاب الرئوي هو مرض معدي بشدة وعلى هذا الأساس تم وضع تصنيفات ل ذات الرئة مثل ذات الرئة المكتسبة من المجتمع كونها تنتقل من المجتمع أو ذات الرئة المكتسبة في المشافي الذي لم يكن معروفًا من قبل وهو يتميز بخطورته وصعوبة معالجته بسبب المقاومة الجرثومية، خاصةً عند المرضى المضعفين ومثبطي المناعة.
تصنيف ذات الرئة
تصنف ذات الرئة بناء على :
التصنيف بناءً على التوضع التشريحي
- ذات رئة فصية
- ذات رئة قصبية
- ذات رئة خلالية
التصنيف السريري
- ذات الرئة المكتسبة في المجتمع
- ذات رئة استنشاقية
- المرتبط بالرعاية الصحية
- ذات رئة مكتسبة بالمشافي
- ذات رئة عند مريض مثبط مناعياً
وسيتم الحديث في هذا المقال عن كل نوع من أنواع الالتهاب الرئوي
التصنيف بناءً على التوضع التشريحي:
ذات رئة فصية Lobar Pneumonia:
تصيب فصاً كاملاً، بشكلها المدرسي التقليدي سريرياً وشعاعياً وتشريحياً مرضياً، وسببها عامل واحد هو المكورات الرئوية (Streptococcus Pneumonia).

ذات رئة قصبية bronchopneumonia:
تصيب الفصوص والقصبات وقد تصيب رئة واحدة أو كلا الرئتين ،بالإضافة إلى ذلك هناك فرق آخر يميزها عن ذات الرئة الفصية الحادة، حيث تحدث بسبب عوامل متعددة (المكورات العنقودية، المكورات العقدية، المستدمية النزلية، وعصيات فريدلاند).
ذات رئة خلالية intestinal:
تكون الإصابة متوضعة في النسيج الخلالي أكثر منها في الشجرة القصبية تسببها غالباً الحمّات الراشحة.

التصنيف السريري: (المعتمد حالياً)
ذات الرئة المكتسبة في المجتمع community-acquired-pneumonia:
المريض الذي ليس لديه أي مشاكل سابقة وأصيب بالمرض فجأة.
ذات رئة استنشاقية aspiration pneumonia:
يمكن توقعها عند مريض يعاني من اضطرابات أثناء البلع قد تحدث نتيجة خطأ أثناء التخدير.
health care associated pneumonia المرتبط بالرعاية الصحية:
المريض يحتك بشكل كبير مع المشفى، كمريض يحتاج لغسيل كلى أو نقل دم بشكل متكرر.
ذات رئة مكتسبة بالمشافي hospital acquired.
ذات رئة عند مريض مثبط مناعياً immune-suppression patient.
إن النافذة التي تمتد لمدة 48 ساعة تمكننا من التمييز بين مريض بذات رئة مكتسبة في المشفى أو مكتسبة في المجتمع.
أي أن المريض دخل المشفى وحدثت لديه الإصابة بذات الرئة خلال 48 ساعة، فهو مصاب بذات رئة مكتسبة من المجتمع، والمريض الذي تحدث لديه الإصابة بذات الرئة خلال 48 ساعة من خروجه من المشفى هو مصاب بذات رئة مكتسبة من المشفى.
وتُقسم إصابات الطرق التنفسية حسب التوضّع التشريحي إلى:
التهاب الطرق التنفسية العلوية upper respiratory tract infection:
منها التهاب الأنف والبلعوم، والتهاب الأنف والجيوب (لا يوجد التهاب أنف لوحده).
التهابات الطرق التنفسية السفلية lower respiratory tract infection:
منها التهاب القصبات وذات الرئة.
أسباب ذات الرئة و الالتهاب الرئوي
العوامل المؤهبة للإصابة بذات الرئة:
- التدخين.
- التقدم بالعمر.
- إصابة حديثة بالإنفلونزا.
- إنتان الطرق التنفسية العلوية.
- الكحول.
- العلاج بالستيروئيدات.
- وجود إصابة رئوية سابقة.
أهم الأسباب الجرثومية لحدوث ذات الرئة
تختلف نسب هذه المسببات من بلد لبلد، لكن بشكل عام في 40-60% من الحالات لا يمكن تحديد العامل المسبب حتى بإجراء الاستقصاءات النوعية، أي من كل حالتين لا يمكن تحديد العامل المسبب لأحدهما.
ويختلف العامل المسبب حسب عمر المريض والظروف السريرية، مثلاً:
- المكورات الرئوية والكلاميديا هي الأشيع عند الشباب ونادراً ما تصادف حالات عند الكبار بالسن.
- وعلى العكس نشك بالمستدميات النزلية عند المسنين وتندر عند الشباب.
- بينما في اليافعين يكون احتمال الإصابة الفيروسية هو الغالب.
- في حين أن السفر إلى بلاد أجنبية في فترة قريبة يرجح الإصابة بالليجونيلا.
- أما الإصابة بذات الرئة بعد الإصابة بالإنفلونزا فسببها على الأغلب العنقوديات المذهبة، ويمكن أن تكون المكورات سببًا
ولا ننسى أن السبب الأشيع لذات الرئة هو المكورات الرئوية.
الفيروسات المسببة لذات الرئة
- الإنفلونزا.
- بارا إنفلونزا.
- الفيروسات الغدية.
- RSV (أهم سبب للإنتان عند الأطفال قد يأتي على شكل وزيز فيختلط تشخيصه مع الربو).
مسببات أخرى نادرة مثل: المتكيس الرئوي الكاريني، الشعية الاسرائيلية، النوكارديا النجمية، CMV، والرشاشيات المدخنة. وهي تحدث عند المثبطين مناعياً (الإيدز، اللمفوما، ابيضاض الدم، الأدوية السامة للخلايا، والستيروئيدات القشرية)
ملاحظات:
- ذات الرئة الإستنشاقية : سببها انتقال العصارة الهضمية الحامضية إلى الشجرة القصبية ذات الوسط القلوي،فتكون بمثابة مادة كاوية تسبب الالتهاب وبوجود البكتيريا تحدث ذات الرئة الاستنشاقية – غالباً المسبب هو اللاهوائيات -.
- ذات الرئة لها نمطان:
- كلاسيكية: من مسبباتها المكورات الرئوية، العنقوديات المذهبة، المستدميات النزلية.
- لا نمطية: من اسبابها مايكوبلاسما، كلاميديا.
- داء الببغاء هو إنتان بنوع معين من الكلاميديا.
أعراض ذات الرئة
يمر الالتهاب الرئوي بعدة مراحل وسنشرحها بالتفصيل :
طور البدء:
يكون البدء حاداً ومفاجئاً، ويتميز بأعراض ثلاثة متزامنة هي:
نوبات برد شديدة وارتفاع حرارة:
تستمر لمدة 30-60 دقيقة لكنها لا تتكرر (شديدة، وحيدة، مديدة).
ترفع حروري شديد:
تتلو نوبات البرد، وتصل فيه درجة الحرارة إلى 39-40 درجة مئوية.
ألم ناخز شديد:
في جهة الإصابة.
- يتلو ذلك في اليوم الثاني سعال مؤلم قصير شديد غير منتج، مع ضيق نفَس بسبب الألم الناخز ومحاولة المريض تحديد حركة نصف الصدر المصاب، وقد يشكو المريض من صداع.
- يلاحظ أن فحص الصدر في هذا الطور يظل سلبياً دون أية علامة، ولكن يمكن أن يظهر على الوجه احمرار الوجنة في جهة الإصابة، كما يمكن أن يظهر على الشفة عقبول “حبة الحرارة” أحياناً.
طور البداية:
يستمر طور البدء 5-7 أيام بالأعراض التي سبق وصفها، ويصبح المريض متعباً ومنهكاً، وتظهر السحنة الانسمامية، ويصبح البول قليل المقدار وداكن اللون، كما يصبح السعال منتجاً لقشع قليل المقدار شديد اللزوجة يصعب إخراجه (القشع الصمغي) وقد يكون بلون آجري أو صدئي.
العلامات في طول البداية
- في هذا الطور يكشف الفحص السريري للصدر ثلاث علامات تميز ما يُعرف بمتلازمة التكثّف الرئوي أو التصلّد،هي:
- زيادة الاهتزازات الصوتية بالجس.
- الأصمية بالقرع.
- النفخة الأنبوبية بالإصغاء.
النفخة الأنبوبية هي سماع الزئير المزماري على جدار الصدر في منطقة الإصابة، وقد يرافقها سماع خراخر فرقعية ناعمة تُصغى في نهاية الشهيق فقط، وقد تُسبق الخراخر في الظهور النفخة الأنبوبية ومن ثم تغيب في بداية طور الشفاء.
تجدر الإشارة إلى أن هذه العلامات تعتبر شبه مشخصة لذات الرئة، ولكنها مع الأسف ليست ثابتة ولا دائمة ولا تكون موجودة دائماً، وقد تغيب بعضها ويظهر أحدها فقط، وذلك حسب تحقق الشروط الفيزيائية لظهورها.
كما أن المظاهر السريرية من أعراض وعلامات توجه لوجود ذات رئة فصية حادة وخاصةً في طور البدايو، مما يدفع إلى إجراء صورة شعاعية بسيطة للصدر.
وتبدي الصورة الشعاعية للصدر ظلاً مثلثياً يُدعى يمثلث (وايل- موركان) الذي يتسم بما يلي:
- رأسه نحو المركز (أو المنصف أو نحو الأنسي).
- قاعدته نحو المحيط (أو جدار الصدر الوحشي).
- أحد أضلاع المثلث يبدو صريحاً أو مستقيماً (الضلع السفلي إذا كانت الإصابة متوضعة في الفص العلوي والضلع العلوي إذا كانت الإصابة متوضعة في الفص السفلي).
يمكن تحديد مكان الإصابة وتوضعها بدقة على الصورة الجانبية.
إن العلامات المخبرية ذات أهمية كبرى في التشخيص وخاصةً عندما تقترن بالعلامات الشعاعية والمظاهر السريرية، فترتفع الكريات البيض بشدة منذ الأيام الأولى من الإصابة لتبلغ 12.000 كرية/ مل أو أكثر، وإن الارتفاع الشديد لأرقام فوق 16.000-18.000 كرية، قد يترافق مع وجود ميل للتقيّح وتشكيل خراجة رئوية.
يشارك هذا الارتفاع في العدد المطلق للكريات البيض ارتفاع شديد في نسبة لمحببات (كثيرات النوى) لتصل إلى 80-90%، كما يرافق ذلك ارتفاع في سرعة التثفّل خاصةً في الساعة الأولى.
تجدر الإشارة إلى أن استخدام المضادات الحيوية قبل إجراء هذا الاختبار يعيد الكريات البيض إلى أرقامها الطبيعية فتصبح الصورة مضللة.
طور الامتصاص Resorption:
بعد استمرار الأعراض التي سبق ذكرها مدة تتراوح من 2-3 أسابيع، يمكن للحالة أن تسير في أحد اتجاهين (وذلك طبعاً بدون معالجة) فإما أن:
تتفاقم الأعراض لتنتهي الحالة بالوفاة بسبب قصور القلب أو قصور كلوي حاد أو انتان الدم مع قصور حاد في قشر الكظر وانخفاض ضغط حاد مفاجئ.
أو تتجه الحالة نحو الشفاء، وذلك بشكل تدريجي أو مفاجئ، فإما أن تتراجع الأعراض تدريجياً وتهبط الحرارة ويخف السعال ويتراجع الألم الصدري خلال فترة 5-7 أيام حتى الشفاء التام، أو أن الشفاء يتم بشكل مفاجئ (وهذا ما يدعى بالبحران المفاجئ).
مرحلة الشفاء في طور الإمتصاص
- يبدأ البحران المفاجئ باشتداد مفاجئ للأعراض حتى يشك بحدوث اختلاط ما وتدهور الحالة، ففجأة (وغالباً ما يحدث ذلك ليلاً)، يُصاب المريض بتعرق شديد وتهبط الحرارة بعدها إلى الحدود الطبيعية ويخف الألم كثيراً ويصبح البول غزيراً بعد أن كان شحيحاً حتى يستيقظ المريض في اليوم التالي معافى إلا من بعض السعال، ليتم الشفاء التام في غضون 2-3 أيام.
- ويحدث الشفاء التدريجي أو المفاجئ بشكل عفوي دون معالجة، ولكن ليس في كثير من الحالات، وقد أصبح الشفاء هو القاعدة في معظم الحالات بعد اكتشاف الصادات الحيوية التي استطاعت أن تغيّر الصورة السريرية تماماً بالإضافة إلى تغييرها سير المرض، فإذا كانت المعالجة المطبقة جيدة ورشيدة وكافية فإن ذات الرئة سوف تشفى بسرعة، أما إذا كانت المعالجة سيئة سواء من ناحية المقدار الدوائي أو التطبيق فإن الحالة تسير سيراً بطيئاً وتدخل في طور الإزمان.
- بالرغم من وجود الصادات الفعالة فإن هناك أشكال خطرة بل فائقة الخطورة ومميتة من ذات الرئة وخاصةً عند بعض الفئات المرضية (كالشيوخ والمضعفين والمصابين بخباثات أو بقصور قلب أو بقصور تنفسي مزمن أو قصور كلوي مزمن أو داء سكري أو تشمّع كبدي).
تشخيص ذات الرئة
القصة السريرية:
وهي الأهم ونسأل: هل هو من المجتمع أم من المشفى، طفل أم بالغ، مدة الشكاية، سوابق مثبطات مناعية، دخول العناية المشددة.
الفحص السريري والاستقصاءات:
الشعاعية:
- صورة الصدر: هي أهم استقصاء لأنها وسيلة سهلة التوفر، رخيصة الثمن، تعطي معلومات دقيقة إلى حد ما.

صورة صدر تظهر ذات رئة فصية والإصابة فيها في القسم المتوسط من الرئة اليمنى عدم وجود ظلال شعاعية لا ينفي التشخيص.
- لكن أحياناً توجد دلائل، مثلاً ذات الرئة الاستنشاقية غالباً في قاعدة الرئتين، وثنائية الجانب، ويوضع التشخيص بوجودمبرر في القصة السريرية لحدوث ذات الرئة الاستنشاقية.
- ظل له تنخّر (كثافة مدورة) خراج أو ذات رئة.
على الأشعة المقطعية :
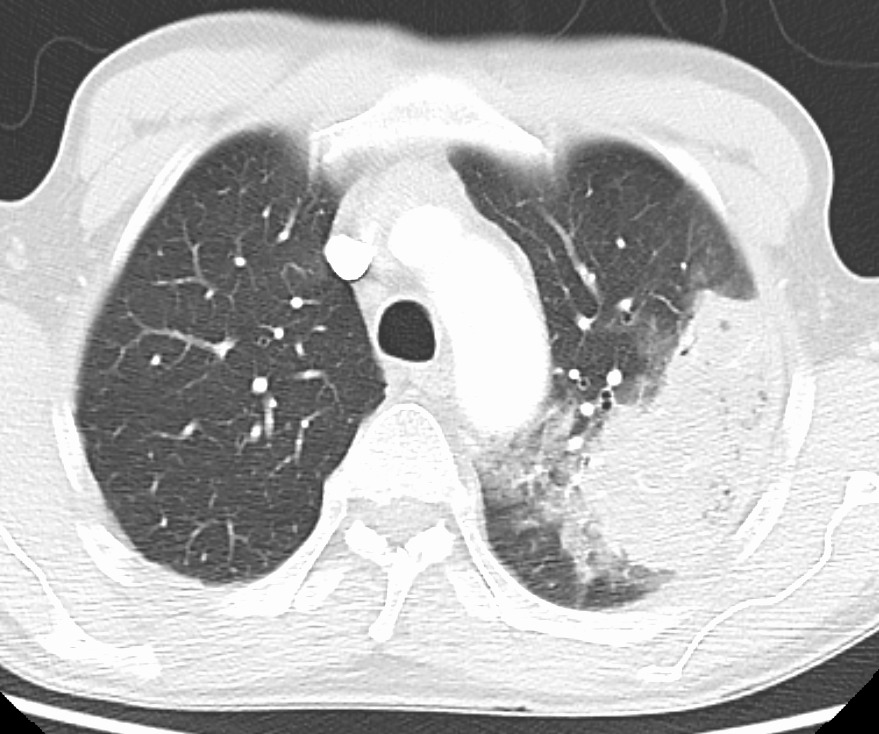
نلاحظ بالأشعة المقطعية وجود كثافة مدورة محددة الحواف
ملاحظة:
أي ظل على صورة الصدر (انصباب الجنب، ضخامة عقد لمفية) هو إنتان حتى يثبت العكس، وخاصةً بوجود دلائل الإنتان (بدء حاد، حرارة، ارتفاع كريات بيضاء، CRP) بغياب هذه الدلائل قد يكون ساركوئيد أو ورم.
المخبرية:
- تحاليل لتحديد العامل المسبب: زرع دم، زرع قشع، مستضدات المكورات الرئوية (حساس ونوعي ويعطي إيجابية حتى بعد 3 أيام من الإنتان وحتى مع تناول الصاد الحيوي) ومستضدات الليجونيلا في البراز (حساسيته 90%، وتقريباً لا توجد إيجابية كاذبة) والأخيران غير متوافرين في بلادنا.
- لكن لا نجري هذه الفحوص لكل مريض بذات الرئة، ولكن كل مريض يصل للمشفى بذات الرئة لا بد من إجرائها.
- ولا نجري كذلك استقصاءات إضافية إلا عند الشك بأن الاستقصاء سيغير سير العلاج ويعطي نتيجة منطقية ومقبولة.
تحاليل الدم الروتينية:
سكر، كرياتينين، وظائف كبد، كريات بيض، CRP.
أشكال خاصة من ذات الرئة
ذات الرئة بالكلاميديا:
- تتظاهر بشكل نموذجي عند البالغين الشباب (تحت عمر 16) بمظاهر عامة مثل الصداع، الوهن العام، وألمالحنجرة، التي قد تسبق الأعراض الصدرية بحوالي 1-5 أيام.
- وقد تكون العلامات الصدرية قليلة، ولا يرتبط مظهر الصورة الشعاعية للصدر مع لحالة السريرية.
- ففي بعض الأحيان تسيطر المظاهر خارج الرئوية (التهاب عضلة قلبية، الحمامى متعددة الأشكال، فقر الدم الانحالالي والتهاب السحايا الفيروسي والجرثومي والدماغ) على الصورة السريرية.
المستدميات النزلية:
- تشكل هذه العوامل سبباً شائعاً لذات الرئة في مرضى COPD، ولا توجد مظاهر أخرى لتمييزها عن الأسبابا لأخرى لذات الرئة الجرثومية.
- العلاج يكون سيفا كلور الفموي.
الكلاميديا:
- قد يذكر المريض قصة تماس مع الطيور، وبخاصةً الببغاء مما يشير إلى احتمال إصابته بالكلاميديا الببغائية.
- وتشمل الأعراض الوهن العام، السعال، الحمى ، والآلام العضلية، التي قد تكون خفيفة وتمتد لعدة أشهر، في بعض الأحيان تقلد الحالة السريرية مظهر التهاب السحايا مع الحمى الشديدة، الإعياء، السعال، رهاب الضوء وصلابة العنق.
- يوضع تشخيص الكلاميديا من خلال ارتفاع مستويات الأضداد المثبتة للمتممة في المصل، ويتم تمييز الخمج بالكلاميديا الرئوية عن الرئوية من خلال اختبارات التألق المناعي النوعية.
- والعلاج يكون أريترومايسين أو تتراسيكيلين.
العنقوديات المذهبة:
- لا تؤدي العنقوديات المذهبة عادةً إلى ذات رئة إلا بعد هجمة الإنفلونزا الفيروسية، عند مدمني المخدرات الوريدية، أوالمرضى الذين لديهم قثاطر وريد مركزي.
- وهي تؤدي إلى مناطق متفرقة من التطثف الرئوي والتي يمكن أن تتخرب لتشكل خراجات تظهر بشكل كيسات علىالصورة الشعاعية البسيطة، ويشيع حدوث الريح الصدرية أيضاً، انصباب الجنب، وتقيح الجنب، وقد يتطور تجرثم الدم مع خراجات انتقالية في أعضاء أخرى.
- يكون معظم المرضى المصابين بهذا النوع من ذات الرئة بحالة عامة سيئة للغاية وتتجاوز نسبة الوفيات 25%.
- العلاج يكون الفلوكساسيللين الوريدي.
الليجونيلا المستروحة:
- تكتسب عادةً من خلال الهواء أو استنشاق بخار الماء الملوث بها.
- ينجم الخمج عن تلوث أنظمة توزيع الماء في الفنادق، المستشفيات ومرافق اعمل، ويمكن أن يحدث بشكل إفرادي في المثبطين مناعياً.
- وتميل ذات الرئة لأن تكون أشد من معظم العوامل الأخرى التي يمكن أن تؤدي لذات رئة مكتسبة في المجتمع.
- ويزيد احتمال تشخيص الإصابة بالليجونيلا وجود ثلاثة من المظاهر الأربعة التالية:
- طور بدئي مشابه للأخماج الفيروسية.
- سعال جاف، تخليط ذهني وإسهال.
- نقص اللمفاويات دون ارتفاع صريح في الكريات البيض.
- نقص الصوديوم.
- يوضع التشخيص بكشف المستضد النوعي أو بتلوين العامل الممرض في سائل الجنب، القشع أو الرشافة القصبية بشكل مباشر بواسطة الأضداد المتألقة.
- والعلاج يكون كلاريترومايسين سيبروفلوكساسين أو ريفامبيسين لمدة 14-21 يوم.
الزوائف الزنجارية:
- تشاهد في المرضى المثبطين مناعياً وفي أولئك الذين يعانون من التليف الكيسي، حيث تترافق الإصابة لديهم مع تدهور الحالة السريرية وزيادة نسبة الوفيات.
- العلاج يكون سيبروفلوكساسين، توبرامايسين، أو تيكارسيللين بالطريق الوريدي، ويمكن إعطاء التوبرامايسين وتيكارسيللين بالطريق الاستنشاقي في مرضى التليف الكيسي.
المتكيس الرئوي الكاريني:
أشيع الأخماج الانتهازية عند مرضى الإيدز.
المتلازمة التنفسية الحادة الشديدة:
- يسببها الفيروس المكلل، وتحدث العدوى بين البشر عبر القطيرات التنفسية.
- تتراوح الحالات من العدوى الخفيفة إلى الخمج التنفسي الحاد مع الحمى، الوهن، الصداع، وفي الأسبوع الثاني يتطورالسعال، الزلة التنفسية والإسهال.
بعض أنماط الإصابة الفيروسية:
الحصبة:
قد يشكتي المريض من أعراض تنفسية والعلاج سيكلوفير.
الحماق:
قد يحدث بشكل خاص عند الأطفال ولكنه قد يحدث عند الشباب، وقد تحدث ذات الرئة وهي نفس نمط داء المنطقة.
CMV:
عند المثبطين مناعياً بشكل خاص، يبدأ المرض على شكل سعال جاف وزلة تنفسية ونقص أكسجة.
اختلاطات ذات الرئة
- التكهّف “وجود فراغات في الرئة”: خاصةً عند الإصابة بالعنقوديات المذهبة واللاهوائيات، وعندما تكون الإصابة متعددة البؤر، عند كبار السن،بعد إصابة فيروسية (يجب تفريقها عن التدرن الرئوي ).
- تموّت الرئة.
- استرواح الصدر.
- انصباب الجنب شائع جداً، وقد يختلط مع تقيح الجنب.
فقد يأتي المريض بألم جنبي – هنا لدينا التهاب جنب – أو قد تكون الحالة تطورت لديه إلى انصباب جنب – هنا يخف الألم لأن انصباب الجنب يمنع حدوث احتكاك بين وريقتي الجنب – ويكون العلاج ببزل السائل ويمكن أن نستفيد منه في تحرّي العامل الممرض، وإذا ما أُهملت الحالة فإننا نصل إلى مرحلة التقيّح ولا يكون البزل كافياً وإنما نحتاج إلى التفجير بعمل جراحي.
ملاحظة:
- كل الحالات الإنتانية وخاصةً ذات الرئة الشديدة التي يصل بها المريض للعناية المشددة، ممكن أن يرافقها التهاب وريد خثري، لذلك يجب الوقاية من التهاب الوريد الخثري وبالتالي الوقاية من الصمة الرئوية.
- عند وضع المريض على جهاز التنفس قد يكتسب عدوى عنده الإنتان الجرثومي.
التشخيص التفريقي لذات الرئة
- احتشاء رئوي.
- سل رئة.
- وذمة رئة.
- الأورام الخبيثة: سرطان قصبات وأسناخ.
تناذرات نادرة: (Bronchiolitis obliterans organising pneumonia (BOOP، وهو شكل من أشكال الالتهاب، الآلية فيه مناعية، والعلاج ستيروئيدات لفترة طويلة تقارب 6 أشهر.
متى يجب قبول مريض الالتهاب الرئوي بالمشفى
المعايير الرئيسية (ثلاثة على الأقل مما يلي) Minor criteria:
- CURB= 3-4-5.
- PO2/FiO2 ratio أصغر أو يساوي 250، التركيز الجزئي للأوكسجين في الدم، Fio2 كمية الأوكسجين التييأخذها الدم.
- صدمة (حجمية أو إنتانية).
- مريض في حالة شدة وبحاجة للتنبيب.
- الحماض الشديد.
ملاحظات:
- عند 90% من المرضى تحت 50 سنة يحدث التحسّن السريري خلال 4 أسابيع.
- قد يحدث التحسن السريري بداية أما صورة الصدر قد تتأخر حتى الشهر.
- تسلسل العودة للحالة الطبيعية: سريرياً، مخبرياً، شعاعياً وأخيراً التشريح المرضي.
- السل منتشر جداً في بلادنا لذلك يجب إعطاء أي صاد يؤثر على السل لعدم نفي وجوده وهذا أهم أسباب التأخر بتشخيصه، فأي حالة إنتان صدري هي سل حتى يثبت العكس.
- فشل العلاج سببه فشل في التشخيص (ممكن أن يكون ورم أو سل).
مصادر
The encyclopedia of infectious diseases
Pneumococcal vaccines for preventing pneumonia in chronic obstructive pulmonary disease”


