داء كرون (بالإنجليزية Crohn’s disease) هو مرض معوي التهابي حبيبي مزمن مجهول السبب، و يأخذ سيرًا مزمنًا عدة سنوات و رغم أنّ معظم المراجعين بداء كرون يكونون بعمر 20 – 30 سنة، إلا أنّ المرض يمكن أن يظهر بأي عمر .
[toc]
هناك ذروة حدوث ثانية أصغر بعمر 70 – 80 سنة .
يزداد معدل حدوث داء كرون الآن.
هناك ازدياد لخطورة السرطان الهضمي عند المصابين بداء كرون خاصة بحالة المرض المديد ( لأكثر من 20 سنة ) لذلك يجب تحري التسرطن لدى مرضى داء كرون المديد كل سنتين.
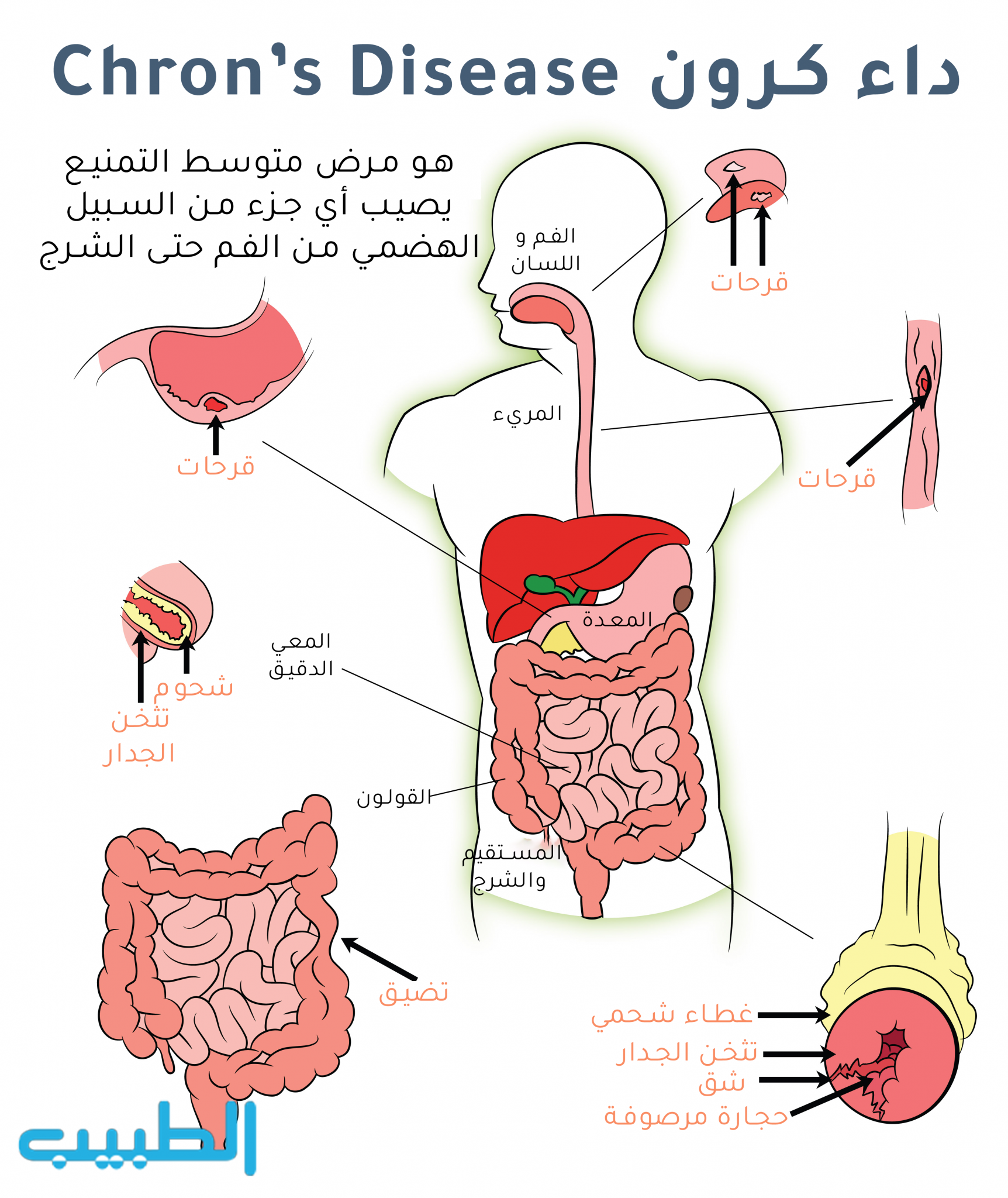
داء كرون يصيب الجهاز الهضمي من الفم حتى الشرج و لكن أشيع مناطق إصابته تقع في المنطقة الدقاقية الأعورية:
- 75% الدقاق النهائي.
- %15 – %30 أمعاء دقيقة لوحدها.
- %40 -60% دقاق نهائي و كولون معًا.
- 25 % – %30 كولون لوحده.
- %3 الشرج و المسقيم.
- 1.5.% آفات متفرقة.
الوبائيات:
جميع شعوب العالم والشعوب كافة و بخاصةً اليهود و الشعوب الإسكندافية.
الأسباب:
ما زالت مجهولة و يعتقد بدور العامل الخمجي و الغذائي و المناعي و النفسي بالإضافة لدور الطفرات.
التشريح المرضي:
تفاعل التهابي يصيب كامل طبقات الجدار المعوي و يمتد إلى العقد اللمفية و المساريقا.

الاستقصاءات
التنظير :
نشاهد سماكة جدار الأمعاء مع تضيق اللمعة و تقرحات خطية متفاوتة العمق في الغشاء المخاطي، و قد نشاهد النواسير بين العرى المعوية أو بين الأمعاء و الجلد و لاسيما بالتوضّع الشرجي.
مجهريًا:
ارتشاح باللمفيات و المصورات يصيب كامل طبقات الجدار، و نشاهد حبيبومات في الطبقة تحت المخاطية ( 40% – 60% من الحالات) و في العقد المساريقية في 25% من الحالات.
الأعراض:
- بداية المرض تكون مخاتلة مع هجمات متقطعة من الإسهال، الذي يكون متوسط الشدة عادةً و مائي في أغلب حالاته و غير مدمى.
- قد تظهر في بعض الحالات صورة نزف هضمي سفلي غزير.
- الحمى منخفضة الدرجة (38-39 درجة مئوية) و لكن مديدة.
- الألم ماغص في المنطقة الحرقفية اليمنى متفاوت الشدة، يتراوح بين حس الانزعاح المستمر و الألم القولنجي المتردد و من صفاته المميزة أيضًا أنّه يتحرّض بتناول الطعام ويخف بالتغوط.
- قد نجد دفاع بطني و ألم مرتد في الحفرة الحرقفية اليمنى و هذا قد يختلط مع التهاب الزائدة النوبية الحاد (خطأ شائع).
- نقص الوزن بسبب سوء الامتصاص.
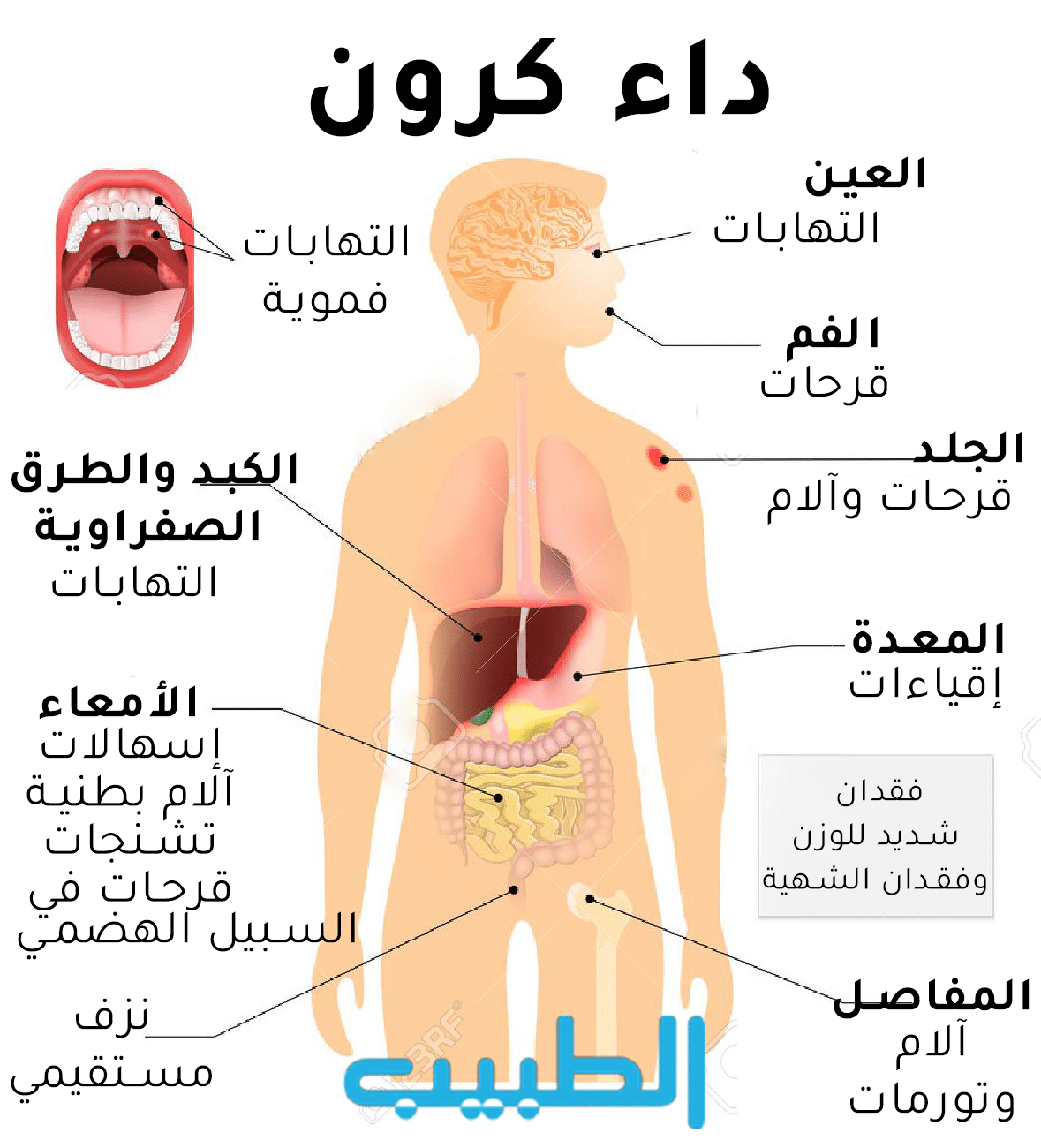
أعراض خارج هضمية:
- المفصلية : التهاب مفاصل وآلام مفصلية.
- الجلدية : التهاب الجلد المواتي و الحمامى العقدة.
- العينية : التهاب عنبة و التهاب قزحية.
- الكبدية : تبدلات حثلية في الكبد.
- المرارة : التهاب طرق صفراوية مصلب بدئي.
الاختلاطات:
- انسداد الأمعاء 20% – 30% من الحالات.
- نواسير داخلية و خارجية خاصة حول الشرج.
- الشقوق الشرجية المعندة على العلاج.
- اتثقاب الآمعاء وهو نادر.
التشخيص:
يعتمد التشخيص على التنظير والفحص الشعاعي.
الفحص الشعاعي بالتصوير الظليل للكولونات:
- إحدى المظاهر النمطية و لكن غير الشائعة لداء كرون هي علامة الخيط strjng sign تشاهد باللفائفي الانتهائي بسبب توذّم الجدار المعوي و ضغطه للمعة لتظهر المادة الظليلة بشكل خيط.
- إذا شاهدنا هذا التضيق في مكان آخر من الأمعاء يدعى النمط بآفة لب التفاحة apple core lesion و يشير للتسرطن.
- علامة الحجارة المرصوفة gobble stones: بسبب الوذمة الشديدة و التقرحات في الجدار.
- منظر النواسير بين العرى المعوية.
التنظير:
يتم التشخيص من خلال العثور على قرحات بقعية و بؤرية و قلاعية و قرحات عميقة عابرة للجدار، تدعى فوهات كرون Crohn Craters مترافقة مع تضيقات أحيانًا و تشكلات ناسورية.
و يتم أخذ خزعة للكشف عن الأورام الحببيية و بحال مشاهدتها تعتبر علامة واسمة و لكنها نادرًا ما تشاهد.
الاختلاط الوحيد للتنظير هو خطر الانثقاب بسبب هشاشة الجدار المعوي الملتهب و بسبب الوذمة الشديدة.
الرباعية التي تذكر بداء كرون:
- الإصابة تعف عن المستقيم في 90% من الحالات
- الآفات القافزة.
- الإصابة حول المستقيم.
- تجاوز الإصابة للوصل اللفائفي الأعوري.
(تعتبر الحقنة الباريتية مضاد استطباب مطلق لمرضى التهاب الكولون الفعال لأنّها تحرّض ضخامة الكولون السمي Toxic MegaColon).
التشخيص التفريقي لداء كرون:
- التهاب القولون التقرحي: مرضى داء كرون عادةً يشكون من إسهال غير مدمى أقل شدة، وكذلك فإن الآفات القافزة و إصابة كامل الجدار و القرحات الكبيرة و الشقوق، وإصابة أجزاء أخرى في السبيل الهضمي عادةً مع عدم إصابة المستقيم ووجود أورام حبيبية. كلها تساعد في تفريق داء كرون عن ال UC.
- التهاب الدقاق: الناتج عن أنواع الشيغلا أو الزحار أو الجيارديا أو انواع اليرسينيا، كلها يمكن أن تقلّد كرون والتفريق يكون بزرع البراز.
- تدرن الأمعاء: الأشيع هنا إصابة الأعور و الدقاق و هو يشبه إصابة كرون سريريًا ومرضيًا.
- لمفوما الأمعاء: عادة تبدو كإصابة منتشرة مع كتل منتشرة وكتل في جدار الأمعاء، على الصور الشعاعية بينما يبدي داء كرون إصابة أكثر توضعًا في الدقاق مع تقرح و تضيق وقد نحتاج للخزعة للتفريق.
أمراض أخرى: التهاب أمعاء إقفاري و التهاب الرتوج و التهاب الكولون الغشائي الكاذب و متلازمة المعي المتهيّح والسرطان.
الأدوية المستخدمة في العلاج الدوائي لداء كرون:
- Budesnide: ستيروئيد قشري مغلّف معويًا بحيث يتحرر معظمه في اللفائفي والكولون الأيمن. يتم استقلابه في الكبد إلى منتجات خامدة.
- %90 من تأثيراته تكون بالعبور الأول و بالتالي تأثيراته الجانبية الجهازية تكون أقل بكثير من البريدنيزون Prednisone.
- (©Infleximab (Remicade: ضد IgG وحيد النسيلة تجاه TNF-a و يكون مفيد لدى المرضى المعنّدين على المعالجة بالستيروئيدات القشرية و خاصةً عند المصابين بنواسير (الاستطباب الرئيسي له) بدون انسداد عالي الدرجة يفيد أيضًا بتسهيل سحب الستيروئيدات القشرية.
- Metrnidazole: دواء فعّال خاصةً لمعالجة النواسير وداء كرون حول الشرج (يستخدم لمعالجة التهاب الكولون القرص فقط عند وجود داء صاعق مترافق مع التهاب صفاق).
- Metronidazole + 5ASA: مشاركة مفيدة كمعالجة صيانة لداء كرون.
- Sulfasalazine: ينشطر بفعل الجراثيم الكولونية +السلفادرين +ميزالامين + عناصر فعالة لذلك فهو لا يؤثر على داء كرون في الأمعاء الدقيقة.
- السلفاسالازين هو خط العلاج الأول في داء كرون و بحال عدم تحمل التأثيرات الجانبية للسلفابيريلين ( نقص الخصوبة العكوس عند الرجل — قلة البيض — الصداع ) نستخدم الميزلامين .
- Olsalazlne: هو سوي حمض 5ASA.
- (MP ( 6 mercaptopurine6: يستخدم عند مرضى داء كرون الذين لا يمكن سحب البريدنيزون لديهم، تأثيراته مثبّطة لنقي العظام لذا يجب مراقبة cbc شهريًا
- العلاج العديد ب 6MP و Azathlopirine: تقلل معدلات النكس لداء كرون.
- العلاج ب (ne؛Olsalazlne + 5ASA(mesalam : يخفض معدل النكس.
الجراحة في داء كرون
نلجأ للحل الجراحي لمعالجة المرض المعند على العلاج الدوائي مع مضاعفات خاصة شديدة، 60% من المرضى يخضعون للجراحة أول 5 سنوات من الإصابة ويحتاجون جراحة ثانية بعد 8 سنوات تقريبًا.
استطبابات العمل الجراحي:
- الإنسداد في 50% من الحالات.
- الانثقاب.
- الخراجات.
- النواسير.
- داء حول الشرج.
- نزف هضمي (نادر).
- فشل النمو عند الأطفال.
(الجراحة غير شافية و يجب أن تنحصر بالمنطقة المسؤولة عن الاختلاط التي دعت للجراحة).
الإجراءات الجراحية:
- التدبير المحافظ لانسداد الأمعاء الدقيقة الذي يتضمن حالة (NPO ( nil per Os و الأنابيب الأنفية المعدية و السوائل الوريدية و الكورتيكوستيروئيدات يجب أن يكون العلاج الأولي لأن الانسداد قد يكون بسبب التهاب المعي الحاد و الوذمة.
- قد تكون ال (TPN) التغذية الوريدية الكاملة مفيدة في تحسين الحالة الغذائية و خاصة لدى المرضى المصابين بالسل و ربما يحتاجون للجراحة و بكافة الأحوال لا يوجد أي دليل على أن (TPN) تؤثر على إنذار داء كرون من نواحي أخرى.
- قطع الأمعاء: إذا لم يشفى الانسداد فهو غالبًا بسبب تضيق ليفي أو التصاق أو تنبب و الجراحة هي الحل و المبدأ الهام هنا هو الحفاظ على طول الأمعاء لتجنب متلازمة الأمعاء القصيرة short bowel syndrome و الإجراء المفضل هو استئصال المعي المصاب عيانيًا ثمّ المفاغرة النهائية النهائية.
- بالنسبة للمساريقا يُستأصَل منها أقل ما يمكن للمحافظة على الجريان الدموي الأعظمي للقسم المتبقي من الأمعاء.
- من الشائع إجراء استئصالات معوية متعددة لإزالة المناطق المتقطعة المصابة في التضيقات العرضية المزمنة التي طولها اقل من 10 سم يمكن معالجتها ببضع التضيق stricturotomy، وفيها يجرى شق في الأمعاء عبر منطقة التضيق ثم يغلق بشكل يؤدي لزيادة قطر اللمعة.
- التضيقات الليفية القصيرة يمكن أن تكون قابلة للتوسيع بالبالون عبر التنظير الباطن .
- الزائدة الدودية: عند المرضى الذين يجرى لهم عمل جراحي بهدف استئصال زائدة ويتبين أن لديهم داء كرون و دقاق نهائي ملتهب يجب أن يجرى لهم استئصال الزائدة أما بحالة قاعدة الزائدة الدودية مصابة فيجب عدم التداخل الجراحي عليها.
- داء كرون حول الشرج: التدبير المحافظ بالمغاطس المقعدية و الصادات ويجب تجربته من البداية.
- تقليل فعالية داء كرون من البداية مهم هنا لانقاص الإسهال، ويعتبر التفجير الخارجي باستعمال المفجّرات في مجاري لنواسير مطلوب عادة، ويمكن كإجراء إضافي خزع المصرّة الباطنة جزئيا لازلة بطانة الغدد الخبيثة و قد نلجأ إلى تحويل مجرى البراز مؤقتًا بتفميم الكولون للسماح بشفاء الداء حول الشرج .
(الهدف من العمل الجراحي حول الشرج هو الحفاظ على ميكانيكية المصرّة).
اختلاطات الجراحة:
- عندما يقطع أقل من 100 سم من اللفائفي البعيد: يكون الإسهال المحرّض بالحموض الصفراوية هو سبب الإسهال عند مرضى داء كرون، حيث إن بعض الحموض الصفراوية التي تنجو من الامتصاص فاللفائفي الانتهائي تواصل طريقها لتحرّض الإفراز القولوني للأملاح والماء. نعالج الحالة بخالبات الحمض الصفراوي (مثل cholestyramine ) والتي تربط بالحموض الصفراوية .
- عندما يقطع أكثر من 100 سم من اللفاقفي البعيد: الإسهال يكون دهني، نتيجة النقص الكبير في تركيز الحموض الصفراوية في المعي القريب (لا يكفي التصنيع مع تواصل الخسارة الهضمية دون إعادة امتصاص لها في اللفائفي البعيد) يعالج هؤلاء المرضى بحمية قليلة الشحوم . قد يعطوا نادرا معالجة تعويضية بثلاثيات الغليسريد متوسطة السلسلة.
- التسرب.
- النواسير بمواقع المفاغرات و الانتان المرتبط بالخراجات داخل البطن وانتان الجروح.
- الحصيات البولية (أوكزالات الكالسيوم).
- الحصيات الصفراوية الكولسترولية.
- عوز B12.
- نقص كلس الدم (بسبب سوء امتصاص فيتامين D).
- سوء امتصاص الفيتامينات.
- الوفيات بعد اجراء الجراحة هى 5%.
الإنذار:
النكس عند المفاغرات 50% – 75% خلال 15 سنة.
النكس عند %90 في النهاية رغم الاستئصال.
إعادة العمل الجراحي بعد تصنيع التضيق مستطب في ثلث المرضى خلال 3 سنوات.


