فرفرية هينوخ شونلاين عند الأطفال أو الفرفرية التأقانية بالإنجليزية Anaphylactoid Purpura( Schonlein Henoch Purpura)
هي عبارة عن التهاب أوعية ناخر يصيب الأوعية الصغيرة، وخاصة الشعريات في أعلى الأدمة.
سميت هذه الإصابة نسبة إلى العالمين هينوخ (الذي وصف إصابة الكلية وشونلاين (الذي وصف آلام المفاصل والفرفريات المرافقة)، وهذا المرض عبارة عن مرض جهازي يتميز بالتهاب أوعية يصيب الأوعية الصغيرة ويترافق مع الإصابة المفصلية.
[toc]
حقائق عن فرفرية هينوخ شونلاين عند الأطفال
هو التهاب أوعية مع أذية الخلايا البطانية، يصيب الشعيرات الدموية في الجلد والأغشية المفصلية والخلايا المساريقية في الكلية والأمعاء الدقيقة
يصيب المرض الصبيان أكثر من البنات، وذروة الحدوث 4 – 11 سنة.
العمر الوسطي لتشخيص المرض هو 5 سنوات
تكون ذروة حدوث المرض في أشهر الربيع.
في حوالي 90% من الحالات يسبق المرض وجود التهاب في الطرق التنفسية العليا.
من النادر أن تكون حساسية الطعام مسؤولة عن المرض.
تطور المرض جيد وخاصة عند الأطفال، ولكن القصور الكلوي قد يتطور عند البعض ويسوء الإنذار عموما في الحالات النزفية التي تتطور بسرعة.
قد يكون المرض ناجم عن المناعة الذاتية، إذ تم إثبات وجود توضعات لIgA على الخلايا البطانية للشعيرات في الجلد والكلية والسبيل المهدي المعوي.
فرفرية هنوخ شوين لاين أشيع شكل لإلتهابات الأوعية بالمعقدات المناعية ويسبب التهاب أوعية صغيرة كاسر للكريات البيض leukocytoclastic vasculitis
والسبب أنه عند أخذ خزعة من الوعاء المصاب فأننا نشاهد حول الأوعية كريات بيض مجزأة “مكسرة “.

الأعراض
إن الأعراض البادرية من صداع ووهن و حمى قد تسبق الطور الحاد لآلام المفاصل وألم البطن و الطفح، وهي يمكن أن تحدث مجتمعة أو تظهر متتابعة، وقد لا تتواجد هذه العلامات الثلاث عند المريض الواحد.
ومن أهم أعراض فرفرية هينوخ شونلاين عند الأطفال :
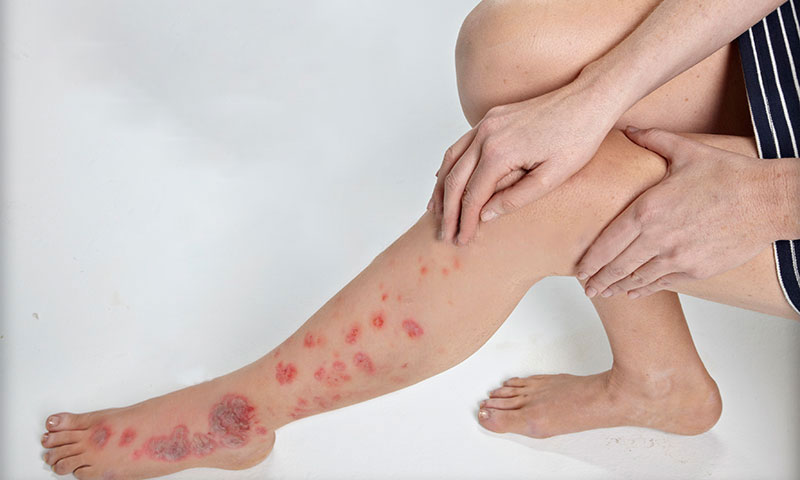
- فرفريات، وخاصة في الجذع والإليتين .
- الام مفصلية.
- آلام بطنية ونزف هضمي.
- إنتانات تنفسية علوية.
- التهاب كبيبات الكلية مع توضعات مناعية من نوع IgA (غالبا ما يكون مرتفعا في المصل).
- كما قد نشاهد التهاب كبيبات من النوع التكاثري (المنتشر أو البؤري) ونادرة التهاب كبيبات الكلية سريع مترق (قد يشاهد الالتهاب ذو الأهلة في أي من الأمراض المناعية الجهازية).
مراحل تطور الأعرض
يبدأ الاندفاع على شكل مجموعة من البقع الحمامية يزول بعضها في المراحل الباكرة، لكن معظمها يصبح حطاطية وشروية وفرفرية .
وقد تكون الفرفرية هي العرض الوحيد ويجب الشك بالتشخيص عند حدوثها لدى الأطفال مع تعداد صفيحات طبيعي.
قد تكون وذمة مع برودة أصابع القدمين من المظاهر الباكرة عند الشبان.
تظهر الآفات على شكل أفواج خلال أيام إلى أسابيع وتفضل السطوح الباسطة على الأطراف والظهر، وبشكل غير شائع الوجه والأغشية المخاطية.
تشاهد الأعراض البطنية عند ثلثي المرضى أو أكثر بعد عمر السنتين وتكون مختلفة الشدة، وتتألف من مغص وإقياء وإسهال وقيء الدم والبراز الزفتي، ومن النادر انغلاف معوي.
وقد يكون البدء حادا حيث يمكن وضع تشخيص البطن الجراحي الحاد.
تحدث الآلام المفصلية المتعددة في معظم الحالات، و تستمر لبضعة أيام ويمكن أن تعاود.
وأخطر المظاهر مشاهدة هي إصابة الكلية التي تتميز غالبا ببيلة مجهرية مع بيلة بروتينية، ويجب الانتباه الشديد لذلك بسبب خطورة الإنذار، وفي معظم الحالات تكون الإصابة عابرة، وعند الذين تستمر لديهم الإصابة يحدث الشفاء تدريجيا، وعند قلة منهم تبقى إصابة دائمة.
تقيم شدة المرض
تختلف شدة الإصابة من شخص لآخر ولكن الإصابة تعد شديدة في إحدى حالتين
- بيلة دموية مع بيلة بروتينية مع شح بول مع ارتفاع التوتر الشريانية
- آلام مفصلية شديدة مع التهاب البنكرياس.
يشاهد عند ۵۰٪ من المرضى فرفريات حطاطية (فرفريات مجسوسة) في الأطراف السفلية والإليتين، بينما تكون الفرفريات عند باقي المرضى أوسع مساحة.
يمكن أن نشاهد عند الأطفال المصابين: فقاعات، شری، تقرحات، أحمرية منتشرة – في 80% من الحالات نشاهد الاما مفصلية وتورمات.
عند ثلثي المرضي نشاهد أعراض وعلامات بطنية تتضمن: الألم البطني، الإقياء الدموي أو التغوط
يحدث الانغلاف المعوي عند حوالي 4% من الأطفال المصابين بHSP.
الوذمات شائعة بما فيها وذمات الصفن،
تأذي الكلية مثبت في 40% من الحالات، وتتظاهر هذه الأذية بشكل بيلة بروتينية شديدة.
قد يكون الخلل شديدا يتظاهر بنمشات نزفية وكدمات منذ الولادة (مثل تناذر برنارسوليه وغلانزمان…)، أو خفيفا يتأخر ظهوره إلى ما بعد التعرض لعمل جراحي (كاستئصال اللوزتين أو الناميات) أو تناول NSAIDs
تزول التظاهرات السريرية خلال 4-6 أسابيع عند الغالبية العظمى من المرضى.
في مجموعة صغيرة من المرضى تكون الأذية الكلوية مستمرة وغير قابلة للفكس۔
الموجودات المخبرية
زيادة الكريات البيض على حساب كثيرات النوی وارتفاع سرعة التثفل، وتطاول زمن الترفي، وفقر الدم ناقص الصباغ.
من الضروري تحليل البول للكشف عن البروتين والكريات الحمر، وتحليل البراز للكشف عن الدم.
التشخيص التفريقي
تفرق الآفات الجلدية عن لدغ الحشرات والطف بوح الدوائية والحمامي عديدة الأشكال والشرى.
التشريح المرضي
تورم و تنكس في البطانة الوعائية مترافق مع نخر فيبريني الشكل في جدر الأوعية، ورشاحة غزيرة حول الأوعية غنية بالعدلات والحمضات مع وجود شدف من ذوى الكريات البيض المتلاشية وتسرب الكريات الحمر.
التشريح المرضي للكلية
غالبا ما تكون الإصابة تكاثرية بورية قطعية مع تكاثر في المسراق، ويظهر بالتألق المناعي ترسيب ال IgA المميز للإصابة
تطور و انذار فرفرية هينوخ شونلاين عند الأطفال
تجهض الهجمة خلال 3-6 أسابيع، لكن النكس شائع ويحدث عند نصف المرضى تقريبا.
إنذار كل هجمة جيد، ولكن الإنذار الحياتي يعتمد على الإصابة الكلوية.
لا توجد علاقة بين الإنذار والعمر أو الخمج بالعقديات أو وجود نکس متكرر.
علاج فرفرية هينوخ شونلاين عند الأطفال
لا توجد معالجة نوعية ولا توجد وسيلة لتخفيف سير المرض أو إنقاص إصابة الكلية، والمعالجة المفضلة هي الراحة والصادات. الستيروئيدات تلطف الأعراض لكن لا تؤثر على الفرفرية أو على إصابة الكلية.
يمكن للعلاج بالكورتيزون أن يقلل من التظاهرات الجلدية والمفصلية والهضمية، ولكن يحتفظ بوصفه للحالات الشديدة فقط.
يمكن الاستعمال الكورتيزون أن يمنع الأذية الكلوية أو انغلاف الأمعاء.
الإماهة الجيدة.
الستيروئيدات (كالبريدنيزولون بجرعة 1 – 2 ملغ / كغ/يوم لمدة 7 أيام) وذلك في الحالات الشديدة ثم تنقص الجرعة بشكل تدريجي.
قد يفيد الدابسون أحيانا.
كيف نميز بين فرفرية نقص الصفيحات والفرفرية الوعائية ؟
الفرفرية الوعائية لا تصيب الوجه وخلف الأذن و الرقبة و دائما تتوضع حسب ثقل الجاذبية أي الطرف السفلي غالبا ، و يمكن لها أن تتجمع مع بعضها لتشكل سطوح نزفية كبيرة و يمكن لها أن تتقرح أيضا ، و مرتفعة عن الجلد “مجسوسة” .
والتمييز بين الفرفرية وغيرها من الآفات الجلدية يتم بشد الجلد بين طرفي الأصابع فإذا زال الاحمرار فهو ليس فرفرية ولكن إذا بقي الاحمرار فهذا دليل على النزف أي فرفرية