البهاق بالإنجليزية Vitiligo هو مرض شائع نوعي، موروث غالبًا، مكتسب، يتميز ببقع جلدية محددة جيدًا بيضاء حليبية خالية من الخلايا الملانية.
حقائق عامة عن البهاق
- يحمل البهاق خطرًا لشذوذات عينية وخاصة التهاب القزحية، وخطرًا هامًا للاضطرابات المرافقة للبهاق.
- ارتبط البهاق في الثقافات المختلفة وفي الأزمنة القديمة بسمعة سيئة، وتم الالتباس بينه وبين الجذام أو الأمراض المعدية الأخرى.
- يعتبره البعض كارثة نفسية، ويجد المريض صعوبة في الاختلاط مع الناس .

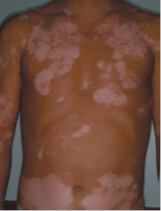
:مريض مع مناطق معممة من نقص الصباغ - ٢% من الناس ويصيب الجنسين بالتساوي.
- يشاهد – يصيب البهاق كل الأعراق، ويحدث عند المرض بشكل أكثر شيوعًا على المناطق المعرضة للشمس وفي أنماط الجلد الأغمق.
- يمكن أن يتطور في أي عمر، ولكن ذروة البدء هي 10 – 30 سنة
- بعض المؤهبات الوراثية مع عوامل محرضة (شدات نفسية أو مرضية).
- لم يحدد نمط الوراثة بشكل كامل، وعند حوالي ٣٠ % من المرضى يوجد إصابة شخص آخر في العائلة.
- الشكل القطعي غير موروث.
- واقترحت ثلاث نظريات في إحداثه هي العصبية والمناعية الذاتية ونظرية التخرب الذاتي.
- تقوم المعالجة على طمأنة المريض، واستخدام واقيات الضياء والبوفا (البوفا الموضعة، واستخدام المحسسات الضيائية بالطريق العام وبالطريق الموضعي). تستخدم الستيروئيدات الموضعية في البقع المعزولة.
- يفرق البهاق المعمم عن الوضح الكيماوي والجذام والذأب الحمامي والوضح المرافق للملانوم والفطار الفطراني والرقطة والنخالية البيضاء ونقص التصبغ تلو الالتهابي والنخالية المبرقشة والتصلب الحدبي.ويفرق البهاق القطعي عن الوحمة ناقصة التصبغ والتصلب الحدبي.
الوبائيات
انتشار البهاق يختلف من 0.1-3 % من تعداد السكان العالمي.
قد يحدث البدء في أي عمر مع ذروة حدوث خلال العقدين الثاني والثالث من الحياة, ربع مرضى البهاق هم أطفال,
على الرغم من أن النساء غالباً أكثر تأثراً من الذكور فانه لا يوجد ميل عرقي أو اثني.
تشخيص البهاق
أفات البهاق نموذجياً هي لطخات عديمة الصباغ غير عرضية بدون علامات التهاب سريرية, على الرغم من حدوث البهاق الالتهابي مع حواف حمامية.
أفات نقص الصباغ وانعدام الصباغ قد تتواجد في مرضى البهاق.
أحياناً تكون اللطخات العديمة الصباغ حاكّة.
تظهر أفات البهاق بشكل متكرر على المناطق المعرضة للشمس أو الجلد المحيط بالفم وإما أن تبقى موضعة أو تتطور لتشمل مناطق أخرى.
الآفات الشعرية الشكل تلاحظ في معظم الأحيان في الأشخاص ذوي السحنة السمراء.
الشعر العديم الصباغ يوجد غالباً في الجلد المصاب ولا يمنع دائماً إعادة التصبغ لهذه الآفات.
الآفات البهاقية يمكن أن تبقى ثابتة ويمكن أن تتطور ببطء لعدة سنوات, يصنف البهاق ضمن تحت أنواع مختلفة تعتمد على توزع الآفات الجلدية
تتضمن تحت الأنواع هذه:
- معممة
- طرفية أو وجهية طرفية
- موضعية
- قطعية
الإمراضية

الموجودات السائدة في مناطق انعدام الصباغ في البهاق هي غياب للخلايا الميلانينية البشروية, السبب الدقيق لفقدان هذه الخلايا الميلانينية غير معروف,
أظهرت الدراسات الميكروسكوبية تنكس فجوي للخلايا الكيراتينية القاعدية والمجاورة للقاعدية و ارتشاحات لمفاوية نسيجية أدمية.
كل مما يلي اقترح لشرح آلية البهاق:
مناعية ذاتية – عصبية – كيميائية حيوية – خمج فيروسي – الضغط التأكسدي – انفصال الخلايا الميلانينية.
على أي حال, تبقى فرضية المناعة الذاتية هي الفرضية الأفضل حاليا.
الدراسات الجينية تدعم نموذج الوراثة اللامندلية للبهاق وتقترح بان البهاق اضطراب عديد الجينات متعدد العوامل, 20-30 % من مرضى البهاق أقارب من الدرجة الأولى أو الثانية.
أعراض البهاق
يتظاهر المرض سريريًا ببقعة بيضاء حليبية، مدورة أو بيضوية الشكل، محددة جيدًا، بقطر من بضع ميلليمترات إلى عدة سنتيمترات، وبدون تبدلات بشروية أخرى.
وتوجد عدة تباينات في بقعة البهاق من اللون الأبيض الفاتح إلى وجود لون وسطي أو متوسط .
يشير مصطلح البهاق ثلاثي اللون
حيث يوجد لون سفعي وحيد الشكل بين الجلد الطبيعي المصطبغ وبقعة البهاق النموذجية .
أما مصطلح البهاق رباعي اللون هامشي، من ١- بضعة ميلليمترات، حول جريبي، يشاهد في بعض حالات عود تصبغ البهاق، وخاصة فهو (أبيض-سفعي، Pentachrome Vitiligo عند ذوي الجلد الغامق. ومصطلح البهاق من نمط البنتا فرط تصبغ بني، فرط تصبغ رمادي-أزرق، وطبيعي).
تم وصف عدة أنماط للمرض هي البؤري والقطعي والمعمم والشامل.
- بقع معزولة أو بضع بقع مبعثرة :
ويوجد هذا النمط عند حوالي 20% ويسمى البهاق البوري من الأطفال المصابين بالبهاق.
- بقع وحيدة الجانب بتوزع قطعي أو شبه قطعي، وهو نمط خاص ويسمى البهاق القطعي من البهاق ذو سير ثابت، ومن غير المحتمل ترافقه مع مرض الدرق أو الأمراض المرافقة الأخرى.
يميل لأن يكون ذا بدء باكر، وأكثر ثباتًا من البهاق المعمم، وهو ليس عائليًا.
من غير المحتمل أن يطور المرضى آفات بعيدة أو على الجانب المقابل.
ظاهرة كوبنر ليست مميزة.
يصيب ٥% من مرضى البهاق البالغين و ٢٠ % من الأطفال.
إن منطقة مثلث التوائم هي المكان الأكثر شيوعًا لهذا النمط، ومن ثم العنق
- البهاق المعمم
هو الشكل الأكثر شيوعًا من البهاق، ويتميز ببقع منتشرة قليلة وتصيب السطوح الباسطة،
تكون البقع متناظرة غالبًا ، والمرفقين، والركبتين. وتشمل – المفاصل بين السلاميات، والمفاصل المشطية السلامية
أماكن الإصابة الأخرى على الرسغين والكعبين، والسرة، والمنطقة القطنية العجزية، ومقدم الظنبوب والإبطين.
قد تكون الآفات حول الفوهات وتصيب الجلد حول العينين والأنف والأذنين والفم والشرج.
يمكن أن تحدث إصابة حول الظفر لوحدها أو مع سطوح مخاطية خاصة (الشفتين – والقضيب والحلمتين).
يصيب البهاق الطرفي الأصابع البعيدة والمناطق حول فوهات الوجه.
- البهاق الشامل
يترافق هذا النمط مع متلازمة اعتلال غدد صم متعددة.
منتشر جدًا مع بقاء بضعة أماكن من التصبغ الطبيعي.
تكون اللطخات البيضاء مفرطة التحسس تجاه الأشعة فوق البنفسجية، وتحترق بسرعة عندما تتعرض للشمس، وتميل الآفات للظهور في المناطق المعرضة للرضح (ظاهرة كوبنر).
يمكن أن يترافق البهاق مع شذوذات جلدية أخرى مثل ابيضاض الشعر، والشعر الرمادي الباكر، والوحمة الهالية، والحاصة البقعية. كما يمكن أن توجد شذوذات عينية مثل الشذوذات الصباغية في ٤٠ %)، الداء السكري – الشبكية وفي القزحية.
ويترافق مع أمراض جهازية مثل مرض الدرقية ( ٣٠ ١٠ %)، مرض أديسون ( ٢%) واعتلال غدد صم عديد. – ٧%)، فقر الدم الخبيث
تطور المرض
سير المرض غير معروف ولا يمكن التنبؤ به.
الشفاء العفوي التام نادر.
إن السير الأكثر شيوعًا هو التطور التدريجي للبقع الموجودة، وظهور دوري لبقع جديدة.
التشخيص التفريقي في البهاق
اضطرابات أخرى توصف بأنها عديمة الصباغ وقد تشابه البهاق سريرياً وتتضمن:
- الَلَمع
- الوحمات العديمة الصباغ
- وحمات فقر الدم
- نقص أو انعدام الصباغ مابعد الالتهاب
- النخالية البيضاء
- السعفة المبرقشة
- الذأب الحمامي القرصي
- تصلب الجلد
- نقص الصباغ بسبب الفطار الفطراني
- الساركوئيد
لذلك فان خزعة الجلد قد تكون ضرورية لإثبات البهاق
علاج البهاق
يجب أن يستند اختيار علاج إعادة التصبغ على عمر المريض ومساحة سطح الجسم المصابة وعلى نشاط أو ترقي المرض.
العديد من الدراسات توثق إعادة تصبغ جيدة في العرق الغامق والمجموعات الاثنية
يمكن تقسيم المرض ضمن 4 مراحل:
- محدود: < 10 %
- معتدل :10 – 25 %
- شديد باعتدال: 26 – 50%
- شديد: > 50 %
تتضمن العلاجات الطبية المستخدمة بشكل شائع:

- الستيروئيدات الجهازية والموضعية
- المعالجة الضوئية فوق البنفسجية الضيقة الطيف
- المعالجة الضوئية الموجهة
- الفيتامينات
- المعدلات المناعية
- كالسيتيرول (وهو مضاهئ صنعي لفيتامين D3)
وقد تستخدم الطرق الجراحية (طعوم الحلايا الملانية ونقل الخلايا الملانية والطعوم الصغيرة الدقيقة) خاصة في البهاق القعطي.

يمكن استخدام المعالجة بالفيتامينات المتعددة (حمض الفولي والفيتامين ب ١٢ والفيتامين ث)، كما يمكن استخدام الفينيل آلانين/البوفا.
قد يكون ليزر إكزايمر ٣٠٨ ذا فائدة.
في الحالات المنتشرة يمكن إعطاء مزيلات اللون للتخلص من بقايا الجزر السمراء.
لا بد أن تتضمن الوسائل العلاجية للبهاق إيقاف المرضى وإعادة التصبغ لآفات الجلد البهاقية.
يمكن إعادة التصبغ دوائياً أو جراحياً عند الأشخاص المصابين بآفات موضعية ثابتة.